发布时间:2013-12-27
肝功能衰竭是指肝细胞受到广泛、严重损害,机体代谢功能发生严重紊乱而出现的临床综合征,简称肝衰竭。肝衰竭的病因有很多种,其中常见的有:各种病毒性肝炎感染、药物、毒物中毒等。当发生肝衰竭时,肝细胞大块或亚大块坏死,肝组织严重破坏,残存的肝细胞难以维持正常肝脏功能。而在肝硬化基础上发生肝衰竭时,病情则更为严重,病死率高且无特效药物治疗。因此,如何替代和恢复肝脏功能一直是医学界围绕该病种的研究方向。人工肝技术是有效的肝功能替代疗法,简单的说,就是将病人的血液通过体外装置循环,去除血液中的有害物质并补充人体需要的有益成分后再输回到病人体内,这种方式可暂时替代肝脏的解毒功能,为患者赢得更多的生存机会。
人工肝的分类
人工肝可根据材料的不同主要分为三种类型:1、非生物型人工肝,就是不含有肝细胞这些生物成分,用于血浆置换、胆红素,氨及药物灌流吸附的工作模块,这些模块的材料主要是空心纤维过滤器、活性炭、吸附树脂等;2、生物型人工肝,这是将同种或异种动物的器官,组织和细胞等与特殊材料和装置结合,构成的人工肝系统,患者的血液或血浆通过该装置进行物质交换和解毒转化;3、混合型人工肝,由生物型和非生物型组合成的具有两者功能的人工肝。
人工肝脏的工作原理
非生物型人工肝的主要工作原理有以下类型:1、血液透析和血液过滤:根据血液中溶质和透析液的浓度梯度对有害物质进行分离。2、血液灌流:血液中的有毒物质流经体外循环装置时被活性炭或离子树脂等吸附剂吸附,从而去除有毒物质。3、血浆置换:血浆可结合多种有毒物质,通过分离病人血浆,同时补充适量新鲜血浆和人体欠缺的物质。4、生物透析吸附:由两部分组成,第一部分为体外血液循环系统,血液在透析器中与透析液交换物质后流回体内;第二部分为生物吸附系统,透析液中除了有特定溶质外还有活性炭等吸附剂,可大大提高其解毒能力。5、分子吸附循环:由三部分构成,即血液循环系统、透析循环系统和白蛋白再生循环系统。6、连续血液净化技术:以缓慢的血液流速, 通过弥散、对流等进行物质交换, 进而清除毒性物质的方法。
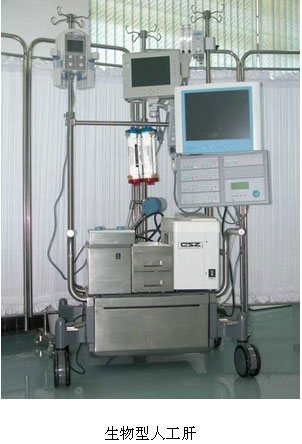 生物型人工肝的原理:生物型人工肝有三部分组成,即非生物部分、生物反应器、管路装置。其中生物反应器是该技术的核心,同种或异种来源的肝细胞接种在生物反应器内,患者血液流经反应器,由反应器执行肝脏功能。
生物型人工肝的原理:生物型人工肝有三部分组成,即非生物部分、生物反应器、管路装置。其中生物反应器是该技术的核心,同种或异种来源的肝细胞接种在生物反应器内,患者血液流经反应器,由反应器执行肝脏功能。
混合型人工肝的原理:整合了非生物型和生物型人工肝的技术,可以选择性针对不同的患者,而且效率普遍要比上述两种人工肝要高。
人工肝脏的主要用途
在不同的病例个案、不同人群、不同地区应用人工肝脏的目的也不尽相同,总的来说,人工肝脏有以下用途:
1.为肝再生创造条件:能够为重型肝炎肝衰竭时的肝细胞再生赢得时间,并促进肝脏功能的自发恢复。
2.肝移植的桥梁:人工肝治疗可延长患者存活时间,改善机体内环境,为等待供肝进行肝移植创造条件。
3.辅助治疗手段:人工肝可协助治疗肝移植后的最出无功能状态;或作为极量肝切除术以及其他特殊应激情况下的辅助治疗措施。 恰当及时的人工肝治疗配合正确的内科治疗能够降低肝衰竭的病死率,促进康复,节省住院时间和费用。
人工肝脏的现状
1. 非生物型人工肝
国外最近推出一种新型吸附剂型血液治疗系统(Biologic-DT),采用精制粉末炭、阳离子交换剂、大分子溶剂等组成混合悬液状吸附剂,具有较强的毒物吸附作用,能有效地治疗药物中毒引起的肝功能衰竭。
使用目前通用的聚丙烯腈膜进行血液透析,能有效地去除尿素、肌苷及无机磷酸盐等小分子物质,但对中、大分子物质清除率较低,因此仅用于肝衰竭同时伴肾功能衰竭的治疗。新近采用新型膜材料三醋酸纤维膜(CTA)及聚甲基丙烯酸甲醋(PMMA)膜制成空心纤维血液透析滤过器,其效率为聚丙烯腈膜的3倍,能使暴发性肝炎患者意识恢复率达到90%,半数以上病例存活。
2.生物型人工肝
第一个进入美国FDA Ⅱ/Ⅲ期临床试验的生物人工肝是Demetrious’S HepatAssist系统,该系统采用猪源肝细胞。研究表明采用该系统可提高急性/亚急性肝衰患者的生存率,然而在2001年的研究结束后没有进一步的研究报告,2004年转为二代混合型人工肝装置。美国的ELAD(Sussman’S Extracorporeal Liver-Assist Device)是第一个利用人源性细胞进行临床试验的BAL,然而结果显示它只能改善临床症状,对生存率没有影响。除此之外,进入临床试验的还有德国的MELS(Gerlach’S modular extracorporeal liver support device,人肝细胞)、荷兰的AMC-BAL(van de Kerkhoveas’s Academic Medical Center-Bioartificial liver,猪肝细胞)、美国的BLSS(Patizer’s Bioartificial Liver Support System)等,然而这些人工肝系统由于对生存率影响不明显、安全性等各种问题无法投入临床使用。
3. 混合型人工肝
国外研究者Demetriou用混合型生物人工肝对10例严重肝衰竭患者进行人工肝支持治疗,结果7例患者顺利等到了肝移植,1例完全恢复,并于6个月后实施了选择性肝移植,存活率达到80%。另2例患者虽因并发败血症、多器官衰竭和可卡因试验阳性未能实行肝移植手术而死亡,但其存活时间也分别延长了3和4周。另一位研究者Watanabe对三组肝衰竭患者进行人工肝支持,结果显示:Ⅰ组等待紧急肝移植的暴发性肝衰竭患者18例,16例经支持治疗神经系统症状均好转,中心静脉压降低,脑灌注压增高,血氨下降,肝移植成功,另有1例自然恢复;Ⅱ组等待再次肝移植的暴发性肝衰竭患者3例取得类似的成功;Ⅲ组10例慢性肝功能衰竭患者经支持症状改善,但8例因并发多器官衰竭和败血症,未能进行肝移植而死亡,另2例恢复并择期实施了肝移植。
目前,国内用于临床试验的是TECA混合型人工肝支持系统(TECAhybrid atrificial liver support system,TECAHALSS,猪肝细胞,北京)。每个生物反应器最大治疗时间达5 h。6例患者(3例ALF,3例慢性肝病发生ALF)经TECAHALSS治疗。治疗期间,患者生命体征保持稳定,未见血栓形成和出血倾向。昏睡或昏迷患者的意识障碍得到缓解。1例患者血氨浓度明显降低,血氨下降31%,总胆红素下降15%。然而,此项研究没有全组患者的平均资料,也没有报道安全性情况。
附件下载:



